L’oto-rhino-laryngologie, ou ORL, est la spécialité médicale consacrée aux affections et anomalies de la « sphère ORL », à savoir :
l'oreille (externe, moyenne et interne) ;
le nez et les sinus ;
la gorge et le cou (bouche, langue, larynx, trachée) ;
les glandes salivaires.
L’ORL s'intéresse donc à l'ouïe, à la voix, à la respiration, à l'odorat et au goût, à l'équilibre, et à l'esthétique du visage (3). Elle inclut en effet la chirurgie cervico-faciale.
De nombreuses affections et anomalies peuvent être prises en charge par un oto-rhino-laryngologiste, puisque tous les organes de la sphère ORL peuvent être concernés par:
des malformations congénitales ;
des tumeurs ;
des infections ou inflammations ;
des traumatismes ou blessures ;
une dégénérescence (notamment surdité) ;
des paralysies (faciales, laryngées) ;
mais aussi, des indications de chirurgie plastique et esthétique du visage et du cou.
ORL; MICROSCOPE OPERATOIRE
L’oto-rhino-laryngologiste est le spécialiste du nez, des oreilles et de la voixUne voix constamment cassée, un nez éternellement bouché, des otites à répétition ou une perte même minime de l’audition… Toutes ces raisons peuvent vous amener à prendre rendez-vous avec l’oto-rhino-laryngologiste, plus familièrement appelé l’ORL.
1 - Qu’est ce que l’oto-rhino-laryngologie ?
Cette spécialité médicale et chirurgicale concerne la physiologie et les maladies qui affectent les oreilles, le nez et la gorge (larynx et pharynx). Elle s’intéresse ainsi aux traitements des affections d’une région anatomique comprise entre la base du crâne et l’orifice supérieur du thorax : infections, surdités, vertiges, tumeurs, chirurgie des amygdales, des végétations, des glandes parotides et de la thyroïde.
2 - Quand va-t-on voir un ORL ?
Une consultation doit s’imposer rapidement lorsque survient toute une série de gênes, qui handicapent la vie quotidienne. Il peut s’agir de troubles de l’oreille (douleur persistante, baisse d’audition ou sensation de bouchage, sifflement, bourdonnements dans les oreilles), des troubles du nez et des sinus (ronflements, perte d’odorat, manifestations allergiques), des troubles de la gorge et du larynx (gêne pour déglutir, respirer, tuméfactions) ainsi qu’une présence de grosseurs et de ganglions anormaux, des vertiges ou une paralysie faciale.
3 - A quel moment consulter un ORL ?
Après consultation de votre médecin généraliste, vous pouvez vous rendre chez un ORL. Sauf pour certaines pathologies déjà identifiées comme une surdité, un cancer à surveiller, il n’est pas nécessaire de consulter ce spécialiste de façon régulière. Dans un premier temps, c’est au médecin généraliste ou au spécialiste lui-même de fixer le rythme des contrôles. Sinon, il n’y a pas d’examen de routine à pratiquer tant qu’aucun symptôme particulier n’a été mis en évidence.
4 - Quelles sont les personnes les plus à risque ?
Ce sont essentiellement les fumeurs et les consommateurs abusifs d’alcool. Toutefois, il est conseillé de se faire suivre à intervalles réguliers si l’on est soumis à des risques professionnels comme l’exposition à un bruit intense ou à des poussières dangereuses. De même certains sportifs, en particuliers les plongeurs sont à surveiller.

La mastoïdite
La mastoïde désigne la base de l’os temporal, une partie osseuse proéminente située derrière l’oreille. Elle est creusée de cellules mastoïdiennes qui communique avec l’oreille moyenne. Parfois, une infection au niveau de l’oreille moyenne peut se propager dans la mastoïde et ainsi y créer une inflammation, ce qui se nomme une mastoïdite.La mastoïdite est la complication la plus fréquente d’une otite moyenne aiguë non-traitée.
Les signes révélateurs d’une mastoïdite sont les suivants :
• Fièvre
• Otite moyenne aiguë : douleur, rougeur, sensation d’oreille bouchée, difficulté à entendre, écoulements dans le canal auditif.
• Décollement du pavillon de l’oreille
• Atteinte derrière l’oreille (le plus fréquemment) : gonflement, masse, rougeur.
Si vous observez ces symptômes, il est important de consulter un médecin spécialiste ORL.
Traitements
Le traitement de base pour cette infection est l’antibiothérapie. Dans le cas où cette option ne serait pas suffisante, un tube de ventilation trans-tympanique peut être installé au niveau du tympan ce qui aidera le liquide infecté de l’oreille moyenne à être drainé.
Finalement, si ces alternatives sont épuisées, une mastoïdectomie peut être effectuée (résection de la mastoïde sous anesthésie générale).

Otospongiose
Voir ce documentaire : https://youtu.be/GW584wHr6poL’otospongiose, à terme, peut concerner aussi l’oreille interne.
Les symptômes et signes cliniques
- Diminution progressive de l’audition
De début ou d’évolution variable, l’atteinte auditive concerne souvent les deux oreilles, mais peut être unilatérale. On décrit classiquement une gêne auditive s’améliorant dans le bruit. Les circonstances d’apparition sont particulièrement évocatrices lorsque la surdité survient à la suite d’une grossesse. L’évolution de la surdité se fait par poussées de façon progressive.
- Gène causée par des acouphènes
Ils sont fréquemment associés (30 à 80%) et peuvent être les premiers signes de la maladie. Ils sont le plus souvent perçus comme des bourdonnements.
- Sensation de vertige
peu fréquent ce symptôme est présent dans 10 à 20% des cas.
- L’éxamen ORL :
1/ Une otoscopie : classiquement normal.
2/ Une audiométrie : Au début de la maladie, l’atteinte auditive intéresse essentiellement l’oreille moyenne, il est alors retrouvé classiquement une surdité de transmission pure liée au blocage de l’étrier dans l’oreille moyenne. La courbe de conduction osseuse qui teste l’oreille interne peut être alors strictement normale ou présenter une petite encoche sur la fréquence du 1000 ou du 2000 Hz que l’on appelle " encoche de Carhart ". Progressivement avec le temps et l’évolution de l’ossification, il existe une baisse de la conduction osseuse sur les fréquences aigues responsable d’une surdité dite « mixte ». Dans de très rares cas où l’ossification se fait essentiellement au niveau de l’oreille interne, cela entraîne une surdité de perception.
Une tympanométrie avec réflexe stapédien : En raison du blocage de l’étrier le réflexe stapédien est absent dans les otospongioses avérées. Même si son absence n’est pas spécifique de l’otospongiose, elle constitue un argument de poids confronté aux autres arguments cliniques. Au stade de début, on peut constater un " effet on/off " caractérisé par une inversion du réflexe stapédien par blocage partiel de l’étrier.
Un scanner des rochers : Cet examen radiologique permet dans plus de 90% des cas de confirmer le diagnostic d’otospongiose en visualisant des foyers d’ossification anormale au niveau la base de l’étrier mais aussi autour de l’oreille interne.
TRAITEMENT: Lorsque le diagnostic d’otospongiose est confirmé, deux possibilités thérapeutiques sont discutées avec le patient : port de prothèse auditive ou intervention chirurgicale.
La décision entre ces deux modalités thérapeutiques se fera selon le degrés de surdité, l’association de signes vertigineux, l’état général du patient ainsi que ses antécédents médicaux et enfin selon l’avis du patient.
***PROTHESE AUDITIVE
Le port d’une ou de deux prothèses auditives est proposé systématiquement à tous les patients présentant une surdité gênante (sur le plan social ou professionnel) dans le cadre d’une otospongiose avérée.
*** INTERVENTION CHIRURGICALE
Non proposée aux patients présentant un surdité totale ou une surdité de perception pure ou des vertiges associés ou une contre-indication médicale à l’anesthésie générale. Elle a pour but d’améliorer la surdité de transmission causée par le blocage de l’étrier dans l’oreille moyenne. Pour cela il est nécessaire de débloquer et de remplacer l’étrier par une prothèse appelée « piston ». En aucun cas l’opération ne traite le foyer otospongieux. Elle est réalisée sous anesthésie générale, par voie du conduit auditif externe sans cicatrice visible en dehors de l’oreille. Dans certains cas où le conduit auditif externe est étroit, il est nécessaire de faire un abord cutané laissant une petite cicatrice au dessus du conduit auditif externe. L’intervention consiste, après extraction de l’étrier bloqué, à le remplacer par un piston accroché à l’enclume. Le montage et le choix du type de piston s’effectuent selon différentes techniques.
Durée d’hospitalisation: entre 24 et 48 heures.
Soins et précautions post-opératoires de 7 jours
Les résultats sont favorables dès 2 mois après l’opération avec une amélioration significative de la surdité de transmission dans plus de 90% des cas.
Evolution
Le patient reste toujours porteur de la maladie qui est évolutive. Si avant l’opération il existe une surdité de perception associée à la surdité de transmission, la surdité de perception n’étant pas corrigée par le traitement chirurgical, elle continue à évoluer mais peut se stabiliser. Il peut donc subsister une surdité de perception associée ou non à des acouphènes malgré un bon résultat de l’intervention sur la surdité de transmission.

AUDITION
L’audition est un sens complexe et primordial conditionnant la communication. La mesure de l’auditionne se résume pas à l’examen audiométrique.Il existe différents types de surdité.
Le traitement des hypoacousies peut être médical, chirurgical et prothétique avec souvent des stratégies faisant appel à l’ensemble des compétences chirurgicales, audiologiques, psycho-acoustiques, orthophoniques réunies en un même lieu, lors de consultations multidisciplinaires notamment pour les indications d’implants cochléaires et d’implant d’oreille moyenne.
Les différents types de surdité
1/ Les surdités de transmissions en rapport avec une atteinte de l’oreille externe ou moyenne qui gène la transmission de sons vers l’oreille interne. Elles résultent le plus souvent de perforations tympaniques ou de pathologie de la chaîne des osselets et sont accessibles au traitement chirurgicale avec d’excellents résultats.
2/ Les surdités de perception en rapport avec une atteinte du système sensoriel de la cochlée (surdité endocochléaire) ou du nerf auditif (surdité rétrocochléaire). Leurs traitements fait appel essentiellement aux prothèses auditives conventionnelles ou implantables.
3/ Les surdités mixtes à la fois de transmission et de perception qui font appel parfois à des stratégies thérapeutiques combinant traitement médical, chirurgie et prothèse.
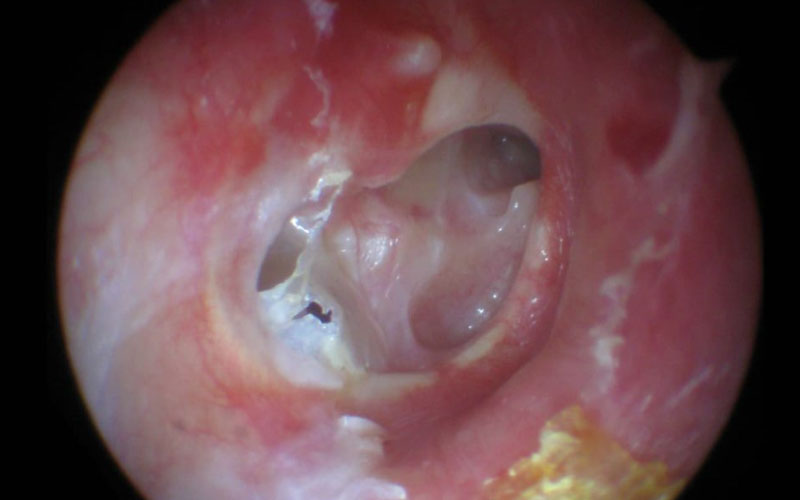
TYMPANOPLASTIE
Documentaire: Tympanoplastie https://youtu.be/Uerhe-YTKF8Tympanoplastie endoscopique avec assistance robotisée
https://youtu.be/_PBhpK-AXgY
Les tympanoplasties regroupent l’ensemble des techniques de restauration du tympan et de l’audition dans le cadre d’otites chroniques.
Le plus souvent une voie rétroauriculaire (incision derrière l’oreille invisible après quelques semaines) est pratiquée, une pellicule de tissu conjonctif qui recouvre le muscle temporal (fascia temparalis) est utilisé pour la reconstruction du tympan.
En cas de destruction d’un élément de la chaine des osselets, le remplacement est assuré par un des osselets utilisables retaillés ou le remplacement par une prothèse en matériaux biocompatible.
Les lésions osseuses (ostéite) et les inclusions cutanées (cholestéatome) dans l’oreille sont soigneusement éliminées.
L’intervention dure en moyenne 1 h 30 mn,
En matière de tympanoplasties, les résultats sont excellents (97%) sur le plan anatomique (restauration du tympan), ce qui permet de se baigner ou se doucher sans crainte de voir l’oreille couler, ainsi que sur le plan fonctionnel (amélioration de l’audition), 70 à 75% d’excellents résultats selon le stade et l’état dans lequel se trouve l’oreille au moment de l’intervention.

Prothèses auditives
L’appareillage auditif a fait de grands progrès en terme de miniaturisation, de système électronique anti-larsen, et d’adaptation aux différentes surdités par la numérisation.L’Oto-Rhino-Laryngologiste fait le diagnostic de la pathologie d’oreille, pose l’indication d’une aide auditive qui sera ensuite adaptée par l’audio-prothésiste, et suit l’évolution.
Les prothèses auditives sont constituées d’un microphone qui reçoit le son, d’un processeur électronique qui traite le signal, et le transducteur qui renvoi le son adapté et amplifié en fonction de l’audition du patient.
L’ensemble est alimenté par une batterie.
Le but de toute prothèse auditive est de faire vibrer les liquides de l’oreille interne donc la membrane basilaire de la cochlée sur laquelle reposent les cellules sensorielles qui vont générer des stimulations électriques dans le nerf auditif. Les prothèses peuvent délivrer l’information sonore par voie aérienne en faisant vibrer le tympan et la chaîne ossiculaire (contour d’oreille ou intra auriculaire) ou par voie osseuse en faisant vibrer l’os du crâne sur lunette ou prothèse à ancrage osseux (BAHA: bone anchoring hearing aid).
Le transducteur peut être externe dans le conduit auditif externe plus ou moins proche du tympan ou implanté (prothèse implantable d’oreille moyenne).
Les implants d’oreille moyenne délivrent leur message auditif à l’oreille par un vibrateur implanté sur un des osselets de l’oreille moyenne.
Ce sont des aides auditives le plus fréquemment semi implantable (la batterie et le processeur sont externes et l’information acoustique est transmise par induction magnétique à travers une bobine) ou totalement implantable comme les pace-makers.
Ces implants sont à distinguer des implants cochléaires indiqués lorsqu’il n’y a plus d’audition restante.
Le message acoustique est alors transformé en stimulations électriques et envoyé directement aux fibres du nerf auditif, par des électrodes implantées dans l’oreille interne (cochlée).

IMPLANTS COCHLEAIRES
documentaire:Implant cochléaire
https://youtu.be/J9vjAC26nqs
Implant cochléaire
https://youtu.be/H0PV7tGKj4I
C'est un appareillage adapté aux surdités profondes ou totales.
L’information sonore est transmise directement aux fibres du nerf auditif au niveau de la cochlée sous forme de stimulations électriques qui sont ensuite analysées et interprétées par les aires corticales auditives du cerveau.
Le matériel comprend une partie implantée (recepteur et electrodes) et une partie externe se présentant comme un contour d’oreille (microphone, processseur et batterie) qui transmet l’information à la bobine interne par induction magnétique.
Plusieurs implants sont disponibles: NEURELEC (MXM), COCHLEAR (NUCLEUS), MEDEL, BIONICS (CLARION), …. qui ont fait depuis plus de 25 ans la preuve de leur efficacité et sécurité.
Déroulement de l’implantation?
Des tests préliminaires doivent être faits pour déterminer le degré de perception auditive du patient susceptible de porter cet appareil.
L’équipe spécialisée évalue le pronostic en mesurant la capacité du patient à analyser l’information transmise.
En fait, l’organisation des voies auditives et la plasticité cérébrale conditionne le résultat en terme de discrimination. Les tests développés dans le centre permettent un pronostic individuel avant l’intervention.
L’intervention sous anesthésie générale d’environ 1h30.
Les suites post-opératoires sont simples, sans douleur ni vertige avec une sortie le lendemain matin aussi bien pour l’adulte que pour le petit enfant ( intervention précoce à partir de 8 mois).
Les réglages :Le premier est effectué entre 15 jours et un mois après l’intervention. Le processeur est réglé de façon individuelle selon les propres besoins auditifs du porteur de l’appareil.
Il est programmé à l’aide d’un ordinateur spécial.
Les électrodes insérées dans la cochlée pour stimuler le nerf auditif sont chacune ajustée pour réagir à une intensité ou une hauteur particulière selon les propres réactions auditives du patient.
Il est indispensable que la perception auditive soit agréable, confortable et informative .
Cependant il se produit des changements au niveau de cette perception auditive au fil du temps, le processeur vocal peut être réajusté aussi souvent que nécessaire.
Chez l’enfant, une véritable éducation auditive est indispensable réalisée par les orthophonistes pour optimiser les résultats
Médecins du service

DR BENCHAQROUN Laila
Professeur en Oto-Rhino-Laryngologie
DR KISSI MEHDI
Spécialiste en OTO-RHINO-LARYNGOLOGIE

DR JABRI MOULAY HICHAM
Spécialiste en OTO-RHINO-LARYNGOLOGIE